「また根管治療になってしまった」——そう言って、沈んだ表情でいらっしゃる患者さんを、私はこれまで何人も診てきました。神奈川県鎌倉市で歯科医をしております、大井 美智子と申します。九州大学の歯学部を卒業して以来、30年以上にわたり一般歯科の現場に立ち続け、現在は副院長を務めております。
根管治療は「歯を残すための最後の砦」とも言われる重要な処置です。しかしながら、日本ではその成功率が非常に低いという現実があります。最初の治療でうまくいかず再発し、何度も通院を繰り返した末に「もう抜くしかありません」と告げられる——そのような残念な結末は、本来は避けられることも多いのです。
この記事では、根管治療の再発を防ぐために歯科医師として何ができるのか、そして患者さんご自身にどのような協力をお願いしたいのかを、できる限り平易に、そして正直にお伝えしたいと思います。歯の健康を守ることは、食べることの喜びを守り、ひいては人生の質そのものを守ることだと、私は深く信じております。
目次
根管治療とは何か——歯を救う「根っこの治療」
歯の神経まで届いた虫歯への対処
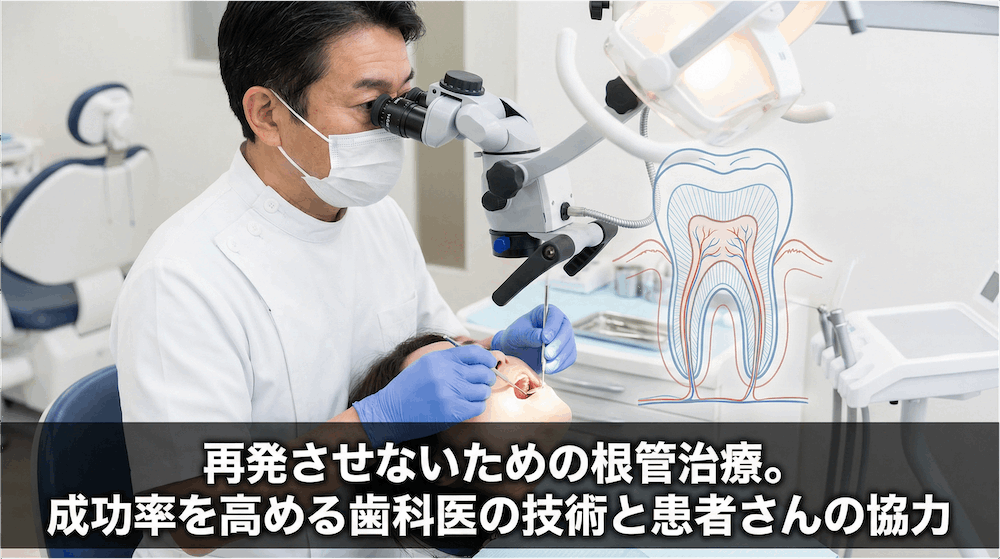
根管治療とは、虫歯や外傷などが原因で歯の内部にある「歯髄」(俗に「神経」と呼ばれる組織で、血管や神経が通っています)が細菌に感染したり炎症を起こしたりした際に、その歯髄を取り除き、根管内を徹底的に洗浄・消毒したうえで密封する治療です。
歯の根の中には、「根管」と呼ばれる非常に細い管が走っています。上の奥歯(大臼歯)では3〜4本の根管が存在することもあり、その形状は直線ではなく、曲がりくねり、枝分かれし、実に複雑な構造をしています。根管治療はこの目に見えない世界を相手にする、歯科治療の中でも特に難易度の高い処置のひとつです。
日本歯内療法学会の「歯内療法とは」のページでは、「歯を保存したいという気持ちと、そのための良い方法を探究し続ける努力から生まれた治療」として根管治療(歯内療法)を紹介しています。歯を失わずに済む可能性がある限り、諦めずに取り組む価値のある治療です。
根管治療が必要になるおもな症状
根管治療が必要かもしれないサインとして、以下のようなものが挙げられます。
- 何もしていないのに歯がズキズキと痛む
- 冷たいものや熱いものがしみる(特に熱いものに強く反応する)
- 噛むと鋭い痛みや違和感がある
- 歯茎が腫れている、または膿が出ている
- 歯の色が暗く変色してきた
このような症状がある場合は、なるべく早めに歯科医院を受診されることをお勧めします。放置してしまうと炎症が周囲の骨にまで広がり、治療がより困難になることがあります。
日本の根管治療の現状——成功率はなぜ低いのか
衝撃の数字——失敗率50〜70%
率直にお伝えします。東京医科歯科大学が発表したデータによると、日本における根管治療の成功率は30〜50%程度にとどまり、失敗率は50〜70%に上ります。つまり、根管治療を受けた患者さんの半数以上が、いずれ再発して再治療を余儀なくされているのが日本の実情なのです。
この数字を目にして「そんな無責任な」と思われる方もいらっしゃるかもしれません。歯科医師の立場から申し上げると、私もこの現実には忸怩たる思いがあります。問題の根本は、技術の問題というよりも「環境の問題」にあると言えます。
再発の根本原因は「見えない細菌」
根管治療の再発を引き起こす最大の原因は、根管内に残った細菌の再増殖です。細菌の侵入・残存には、主に以下のような経路があります。
- 治療中に唾液(常在菌を500〜700種類含む)が根管内に混入した
- 根管の複雑な形状のせいで感染物質を取り除ききれなかった
- 根管充填(薬剤を詰める処置)が不十分で隙間が残った
- 被せ物の適合が悪く、そこから細菌が侵入した
- 治療後の口腔ケア不足により二次感染が生じた
特に問題となるのが「唾液の混入」です。口の中には何百種類もの細菌が常に存在しており、根管内に唾液が入り込むことで、せっかく洗浄・消毒した根管が再び汚染されてしまいます。
保険診療の制約という現実
日本では根管治療のほとんどが保険診療で行われています。保険の報酬体系の中では、1回の治療時間や使用できる材料に制約があり、欧米で標準とされるような高度な設備や十分な時間をかけた治療が難しい面があります。
海外では根管治療に専門医(エンドドンティスト)が関わることが一般的で、米国の根管治療専門医による初回根管治療の成功率は85〜90%と報告されています。日本の30〜50%との差は歴然としており、制度的な背景が成功率に大きく影響していることは否めません。
ただし、「保険診療では良い治療が受けられない」ということでは決してありません。制約の中でも最善を尽くしている歯科医師は大勢います。問題の所在を正確に理解したうえで、患者さんご自身も医療機関の選択や治療後のケアに積極的に関わることが大切です。
成功率を高める歯科医の技術——「精密・可視化・無菌」の3本柱
現代の根管治療では、「精密」「可視化」「無菌」の3つを徹底することが成功率を大幅に引き上げると言われています。それぞれを支える技術と設備についてご説明します。
マイクロスコープ——肉眼の限界を超える視野
歯科用顕微鏡(マイクロスコープ)は、治療部位を肉眼の8〜25倍に拡大して観察できる機器です。根管内の細く複雑な構造を目で確認しながら処置できるため、感染物質の取り残しを大幅に減らすことができます。
肉眼だけでは見逃してしまうような細い枝根管や、微細な汚染部位も視認できるようになり、より確実な清掃・消毒が可能になります。また、マイクロスコープによる精密根管治療は、自費診療の場合で5年生存率90%以上という報告もあり、保険診療との成果の差が明確に示されています。
ただし、マイクロスコープはあくまで「見るための道具」です。それを使いこなすためには、十分な訓練と経験が必要です。機器の有無だけでなく、それを適切に活用できる歯科医師の技量があってこそ効果を発揮します。
歯科用CT——3次元で根管の全体像を把握
従来の2次元レントゲン(デンタルレントゲン)では、根管の構造を完全に把握することが難しく、病変が映らないケースも少なくありません。歯科用CTを使うと、根管を3次元的に捉えることができ、レントゲンでは見えなかった枝根管の存在や病巣の広がりを正確に確認できます。
診断の精度が上がることで、治療計画の質が高まり、「見落とし」による再発リスクを下げることができます。
ラバーダム防湿——無菌環境を作るゴムシートの役割
ラバーダムとは、薄いゴムシートで治療する歯を口腔内から隔離する方法です。これにより、唾液に含まれる細菌が根管内に混入するのを防ぎ、無菌的な環境で治療を進めることができます。ラバーダムを使用することで成功率が90%まで向上するというデータもあり、欧米では根管治療における使用が義務化されている国もあります。
ところが日本では、一般歯科医師でラバーダム防湿を「必ず行う」と答えた医師は5.4%にとどまるという報告があります。コストや準備の手間が保険診療の現場では障壁になっているのが実情です。歯科医院を選ぶ際の重要な判断材料のひとつとなります。
ニッケルチタンファイルとMTAセメント
根管内を清掃する器具として使われる「ファイル」にも、素材による違いがあります。従来のステンレス製ファイルは硬く、曲がった根管への追従性に限界があります。一方、ニッケルチタン製ファイルは高い柔軟性を持ち、複雑な形状の根管の奥まで届いて丁寧に感染物質を除去できます。
根管充填には、近年では「MTAセメント」と呼ばれる高性能な材料が使われることがあります。強い殺菌性と封鎖性を持ち、硬組織の再生を促す効果も報告されています。ただし保険適用外となるため、自費診療での使用となります。
以下に、主な技術・設備を比較整理しました。
| 技術・設備 | 主な役割 | 特徴 |
|---|---|---|
| マイクロスコープ | 視野拡大(8〜25倍) | 感染部位の精密な確認と除去 |
| 歯科用CT | 3次元診断 | 見落とし防止、治療計画の精度向上 |
| ラバーダム防湿 | 無菌環境の確保 | 唾液・細菌の混入を遮断 |
| ニッケルチタンファイル | 根管内清掃 | 複雑な根管形状への対応 |
| MTAセメント | 根管充填 | 高封鎖性・殺菌性・硬組織再生促進 |
患者さんにお願いしたいこと——治療の成功は二人三脚で
いくら歯科医師が高い技術を持っていても、患者さんの協力なしに根管治療を成功させ、長期的に維持することはできません。ここでは、患者さんご自身にできることをご紹介します。
治療は最後まで完了させる
根管治療は複数回の通院が必要な治療です。痛みが治まったからといって途中で通院をやめてしまうと、細菌が残ったまま根管が封鎖されず、再感染のリスクが著しく高まります。「もう痛くないから大丈夫」と油断せず、歯科医師に「治療完了」と言われるまで通院を続けることが不可欠です。
日常の口腔ケアを丁寧に
根管治療を受けた歯は神経を失っているため、虫歯が進行しても痛みを感じにくくなります。症状が出にくいぶん、気づいたときには手遅れになっていることも少なくありません。だからこそ、日常の口腔ケアが特に重要です。
- 毎食後の歯磨きを習慣づける(小刻みに丁寧に磨く)
- デンタルフロスや歯間ブラシを活用して歯と歯の間を清潔に保つ
- 治療した歯の周囲は特に丁寧にケアする
- 力任せのブラッシングは避ける(根管治療後の歯は脆くなっているため)
治療後の食事と生活に気をつける
根管治療中・治療後しばらくは、以下の点に注意してください。
- 硬いものや粘り気のあるもの(キャラメル、グミなど)は治療した歯で噛まない
- 仮の蓋が外れやすいため、そちら側で強く噛まない
- 歯ぎしりや食いしばりのある方はマウスピースの使用を相談する
定期検診を欠かさない
根管治療が完了した後も、3〜6ヶ月ごとの定期検診を続けることが大切です。根管治療後の再発は、初期段階では自覚症状がほとんどないことが多く、レントゲンで初めて発見されるケースも珍しくありません。定期的なプロのチェックによって、早期発見・早期対処が可能になります。
再発のサインを見逃さないために——こんな症状があったらすぐ受診を
根管治療後に以下のような症状が現れた場合は、放置せず早めに受診してください。
- 噛むと痛みや違和感がある(徐々に悪化している場合は特に注意)
- 歯茎が腫れている、または繰り返し腫れる
- 歯茎に小さなニキビのようなできもの(フィステル)がある
- 歯が浮いているような感覚が続く
- 夜中に目が覚めるほどの痛みがある
フィステルと呼ばれる膿の出口は、できたり治まったりを繰り返しながら、原因が解消されない限り自然に消えることはほとんどありません。「また腫れたけどしばらくしたら引いた」という場合でも、内部では慢性的な炎症が進んでいる可能性があります。
また、根管治療後の定期検診の重要性については根管治療DOCの根管治療後に検診を受けるべき理由の解説でも詳しく説明されています。定期検診で歯の根の先の状態をレントゲンで確認することは、再発の早期発見に直結します。
歯科医院選びのポイント——再発を防ぐために確認したいこと
根管治療を受ける際、または現在の治療に不安を感じている場合には、以下の点を確認・参考にしてみてください。
| 確認ポイント | なぜ重要か |
|---|---|
| ラバーダム防湿を行っているか | 無菌環境の確保に不可欠 |
| マイクロスコープを使用しているか | 視野拡大による精密な治療のため |
| 歯科用CTが導入されているか | 根管の正確な診断のため |
| 治療時間を十分に確保しているか | 短時間の治療は取り残しのリスクが高い |
| 治療後の経過観察を行っているか | 再発の早期発見のため |
「費用が高いところが必ずしも良い」ということでもありませんが、精密根管治療には相応のコストがかかることも事実です。保険診療と自費診療の違いをよく理解し、ご自身の状況や歯の状態に合わせて担当医と十分に相談されることをお勧めします。セカンドオピニオンを求めることも、大切な歯を守るための選択肢のひとつです。
まとめ
根管治療は、歯を失わずに済む可能性を広げる、非常に重要な治療です。しかし日本では、成功率が30〜50%にとどまり、再発が多いという課題があります。その背景には、ラバーダム防湿やマイクロスコープといった設備・技術の普及率の低さ、保険診療の制約など、複合的な要因があります。
再発を防ぐためには、歯科医師側の技術・設備の充実だけでなく、患者さんご自身の協力も欠かせません。治療を途中でやめない、丁寧な口腔ケアを続ける、定期検診を受ける——この3つを意識するだけで、治療の成功率は大きく変わります。
30年以上、歯科の現場で多くの患者さんを診てきた私が言えることは、「一度の正しい治療と、その後の丁寧なケア」こそが、歯を長く守る最善の方法だということです。「また再発した」と落胆する前に、ぜひ今回ご紹介した内容を参考に、担当の先生とじっくり話し合ってみてください。あなたの歯は、きっと守れます。